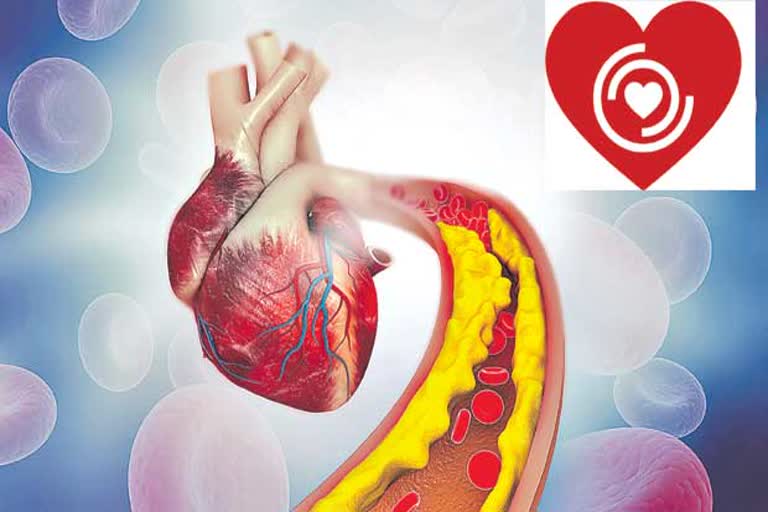
Heart Awareness Day 2022 : అన్ని అవయవాలకూ, కండరాలకూ రక్తాన్ని సరఫరా చేసే గుండె కూడా కండరమే. ఇది పనిచేయటానికీ తగినంత రక్త సరఫరా అవసరం. గుండెలో మూడు ప్రధాన ధమనులు (కరొనరీ ఆర్టరీస్) ఈ పనిలోనే నిమగ్నమై ఉంటాయి. ఇవి సాఫీగా పని చేసినంత వరకూ ఎలాంటి ఇబ్బందీ ఉండదు. లోపల ఆటంకాలు, అడ్డంకులు తలెత్తితేనే సమస్య. రక్తనాళం లోపలి పైపొర (ఎపిథీలియం) చాలా పగడ్బందీగా ఉంటుంది. మధ్యలో ఎలాంటి ఖాళీలూ ఉండవు. రక్త నాళాలకు రక్షణ కవచంగా నిలుస్తూ, రక్త సరఫరా సాఫీగా సాగేలా చూస్తుంది. ఇది అస్తవ్యస్తమైతే ఖాళీలు ఏర్పడి, రక్తంలో అధికంగా ఉన్న కొలెస్ట్రాల్ లోపలికి వెళ్లటం మొదలవుతుంది. ఈ కొలెస్ట్రాల్ మ్యాక్రోఫేజస్ కణాలను ఆకర్షిస్తుంది. అవి కొవ్వులను సంగ్రహించుకుంటూ ఫోమ్ కణాలుగా మారతాయి. ఇవే క్రమంగా కొవ్వు పూడికలుగా (అథిరోమా) పరిణమిస్తాయి. రాన్రానూ పెద్దగా అవుతూ రక్త ప్రవాహాన్ని అడ్డుకోవటం ఆరంభిస్తాయి. ఛాతీనొప్పి, గుండెపోటు.. అంతిమంగా గుండె వైఫల్యానికి కారణం ఇదే.
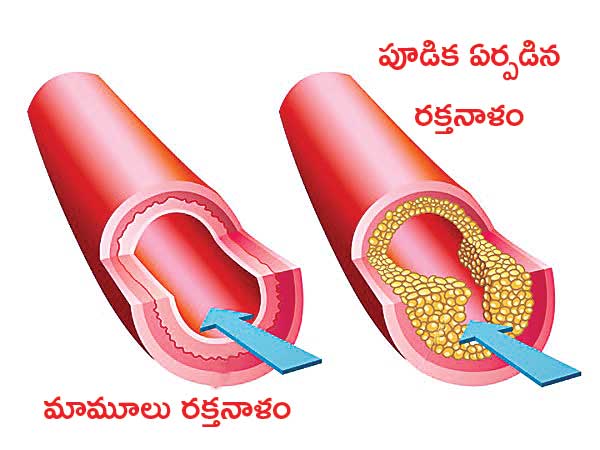
అధిక రక్తపోటు, రక్తంలో అధిక గ్లూకోజు, అధిక కొలెస్ట్రాల్.. పొగ తాగటం, పొగాకు వాడకం.. కుటుంబంలో ఎవరికైనా గుండెజబ్బులు ఉండటం వంటివన్నీ పూడికలకు దారితీస్తుంటాయి. గుండెజబ్బు బారినపడుతున్నవారిలో 95% మందికి ఇవే ముప్పు కారకాలుగా పరిణమిస్తున్నాయి. ఇవన్నీ మనం తినే ఆహారం, చేసే శారీరక శ్రమ, శారీరక సామర్థ్యం వంటి వాటితోనే ముడిపడి ఉంటుండటం గమనార్హం. వీటి విషయంలో జాగ్రత్తగా ఉంటే మధుమేహం, అధిక రక్తపోటు, అధిక కొలెస్ట్రాల్ను నివారించుకోవచ్చు. ఇవి గుండెజబ్బుకు మూలమైన పూడికలు ఏర్పడే ప్రక్రియనూ (అథెరోస్క్లెరోసిస్) అడ్డుకుంటాయి. అప్పటికే గుండె జబ్బు ముప్పు కారకాలు గలవారు స్టాటిన్లతో గుండెపోటును నివారించుకోవచ్చు. ఒకవేళ పూడికలు ఏర్పడినా ఆస్ప్రిన్ మందు సాయంతో కాపాడుకోవచ్చు. అంటే ఆరంభంలోనే కాదు, ముదురుతున్న దశలోనూ నివారించుకునే మార్గం మన చేతుల్లోనే ఉందన్నమాట.
ఛాతీనొప్పి-గుండెపోటు
గుండె ధమనుల్లో పూడికలు ఏర్పడినా అన్నిసార్లూ ఛాతీనొప్పి రావాలనేమీ లేదు. సమస్య ముదిరేంతవరకు ఎలాంటి ఇబ్బందులూ ఉండకపోవచ్చు. ఇదే చాలామందిని తప్పుదోవ పట్టిస్తుంటుంది. గుండె రక్తనాళాల లోపలి మార్గం సుమారు 3 మి.మీ. వ్యాసం కలిగుంటుంది. ఇది కొద్దిగా మూసుకుంటే సమస్యలేవీ ఉండవు. సగం వరకు మూసుకున్నప్పుడు కింది భాగానికి రక్త సరఫరా తగ్గిపోతుంది. అదే 70% మూసుకుపోతే నడుస్తున్నప్పుడు, పనులు చేస్తున్నప్పుడు ఛాతీనొప్పి మొదలవుతుంది. ఇక రక్తనాళం 95-99% మూసుకుపోతే విశ్రాంతి తీసుకుంటున్నప్పుడూ ఛాతీనొప్పి వస్తుంది. పూడిక హఠాత్తుగా పెరిగిపోయిందనటానికిది సూచిక. దీనికి కారణం పూడిక కదిలి, రక్తం గడ్డ కట్టటం. రక్తనాళం లోపలి పొర ప్లేట్లెట్లు అతుక్కోకుండా చూస్తూ.. రక్తం గడ్డలు ఏర్పడకుండా కాపాడుతుంటుంది. దీని పనితీరు దెబ్బతింటే ప్లేట్లెట్లు అతుక్కుపోయే ప్రమాదముంది. పొగ తాగటం, హఠాత్తుగా రక్తపోటు పెరగటం, ఉన్నట్టుండి తీవ్రమైన మానసిక ఒత్తిడి, ఇన్ఫెక్షన్లతో ప్రేరేపితమయ్యే వాపు ప్రక్రియ (ఇన్ఫ్లమేషన్) వంటివన్నీ దీనికి కారణం కావొచ్చు. పూడిక ఉన్నచోటు నుంచి పెకిలినప్పుడు రక్తనాళం పొర కూడా చిట్లుతుంది. వెంటనే అక్కడికి ప్లేట్లెట్ కణాలు వచ్చి చేరతాయి. రక్తస్రావాన్ని ఆపే క్రమంలో రక్తం గడ్డ కట్టే ప్రక్రియ మొదలవుతుంది. అప్పుడు పూడిక ఉన్నట్టుండి పెరిగి, రక్తనాళం మొత్తాన్ని ఆక్రమించొచ్చు. దీంతో హఠాత్తుగా గుండె కండరానికి రక్తసరఫరా నిలిచిపోతుంది. ఇదే గుండెపోటు. ఛాతీ నొప్పి 15, 20 నిమిషాలైనా తగ్గకపోతే గుండెపోటు వచ్చిందనే అర్థం. ఇందులో వాయు కాలుష్యం పాత్రా తక్కువేమీ కాదు. సిగరెట్ల పొగ మాదిరిగానే.. కలుషిత గాలిలోని విషతుల్యాలు వాపు ప్రక్రియను ఉత్తేజితం చేసి రక్తం గడ్డలు ఏర్పడేలా చేస్తాయి. గుండెపోటు కేసులు పెరగటానికీ వాయు కాలుష్యానికీ సంబంధం ఉంటున్నట్టు అధ్యయనాలు స్పష్టంగా చెబుతున్నాయి.
తాత్సారం చేయరాదు
ఛాతీనొప్పి వచ్చినప్పుడు తాత్సారం చేయరాదు. మధుమేహం, అధిక రక్తపోటు, కుటుంబ చరిత్ర వంటి ముప్పు కారకాలు గలవారైతే అసలే నిర్లక్ష్యం చేయరాదు. ఛాతీలో ఏమాత్రం అసౌకర్యంగా అనిపించినా గుండెపోటేమోనని అనుమానించటం తప్పనిసరి. ఎడమ దవడ, భుజం మీదుగా నొప్పి చేతికి విస్తరిస్తుంటే వెంటనే ఆసుపత్రికి వెళ్లాలి. చాలామంది ఇక్కడే పొరపాటు చేస్తుంటారు. అసిడిటీతోనో, బరువైన పనులు చేయటం వల్లనో నొప్పి వస్తుండొచ్చని భావిస్తుంటారు. నొప్పి పుడుతున్న చోటును వేలితో స్పష్టంగా గుర్తిస్తున్నా, అక్కడ నొక్కినప్పుడు నొప్పి ఎక్కువవుతున్నా, ఒకవైపు తిరిగితే నొప్పి పెరుగుతూ మరోవైపు తిరిగితే నొప్పి తగ్గుతున్నా గుండెపోటు కాదని అనుకోవచ్చు. ఇలాంటివి తప్పించి మిగతా ఎలాంటి అసౌకర్య లక్షణాలు కనిపించినా గుండెపోటుగానే భావించాలి. ఆలస్యమైన కొద్దీ ప్రమాద తీవ్రత పెరుగుతూ వస్తుంది. కోలుకోలేని దెబ్బతీస్తుంది.
నిర్ధరణ-చికిత్స
గుండెపోటు నిర్ధరణలో ఈసీజీ తేలికైన, తొలి పరీక్ష. గుండెపోటు వచ్చిన అరగంటలోపే ఈసీజీలో మార్పులు కనిపిస్తుంటాయి. తొలి ఈసీజీలో మార్పులు కనిపించకపోతే 20 నిమిషాల తర్వాత మరోసారి పరీక్షిస్తారు. అప్పటికీ మార్పులు స్పష్టంగా కనిపించకపోతే ట్రోపోనిన్ ఐ, ట్రోపోనిన్ టి ఎంజైమ్ల పరీక్షలు చేస్తారు. ఇవి చాలా కచ్చితంగా ఫలితాన్ని తెలుపుతాయి. గుండెపోటు సంభవించాక 2, 3 గంటల వరకు ఈ ఎంజైమ్ల మోతాదులు ఎక్కువగా ఉంటాయి. ఎవరైనా మూడు గంటల తర్వాత వచ్చినట్టయితే ఇవి రక్తంలో కనిపించకపోవచ్చు. అప్పుడు ఆరు గంటల తర్వాత మరోసారి పరీక్షిస్తారు.
గుండెపోటు నిర్ధరణ కాగానే రక్తాన్ని పలుచగా చేసే ఆస్ప్రిన్, క్లోపిడోగ్రెల్ వంటి మందులు.. రక్తం గడ్డలను కరిగించే స్ట్రెప్టోకైనేస్, యూరోకైనేస్, టీపీఏ, ఆర్టీపీఏ వంటి మందులు ఇస్తే మంచి ఫలితం కనిపిస్తుంది. ఇప్పుడు టెనిక్టిప్లేస్ మందూ అందుబాటులో ఉంది. దీన్ని అంబులెన్స్లోనూ ఇవ్వచ్చు. అంబులెన్సులో ఈసీజీ సదుపాయం ఉండి, హఠాత్ గుండెపోటు వచ్చినట్టు నిర్ధరణ అయితే దీన్ని అప్పటికప్పుడే ఇవ్వచ్చు. ఇది రక్తం గడ్డను కరిగిస్తుంది. అత్యవసర చికిత్స గదికి చేరుకునే ముందే ఇలాంటి చికిత్స చేసినట్టయితే సమస్య ముదరకుండా చూసుకోవచ్చు. అయితే ఈ మందులు అందరికీ, అంతే సమర్థంగా పనిచేస్తాయని చెప్పలేం. మందులతో ఫలితం లేకపోతే యాంజియోప్లాస్టీ లేదా స్టెంట్ అమర్చటం ద్వారా పూడికను పూర్తిగా తొలగిస్తారు. కొందరికి అత్యవసరంగా బైపాస్ సర్జరీ చేయాల్సి రావొచ్చు.
ముందు నుంచే నివారణ
అధిక రక్తపోటు, మధుమేహం వంటి గుండెజబ్బు ముప్పు కారకాలు గలవారు ముందు నుంచే అప్రమత్తంగా ఉండాలి. వీటిని మందులతో కచ్చితంగా అదుపులో ఉంచుకోవాలి. బరువు అదుపులో పెట్టుకోవాలి. కొవ్వులు, ఉప్పు, చక్కెర పదార్థాలు తగ్గించుకోవాలి. క్రమం తప్పకుండా వ్యాయామం చేయాలి. ఇప్పుడు ఆన్లైన్లో గుండెపోటు ముప్పును అంచనా వేసే వెబ్సైట్లూ అందుబాటులో ఉన్నాయి. అధిక రక్తపోటు, గ్లూకోజు మోతాదులు, వయసు, బరువు, కుటుంబచరిత్ర వంటి వివరాల ఆధారంగా పదేళ్లలో గుండెపోటు తలెత్తే ముప్పును ఎవరికివారే అంచనా వేసుకోవచ్చు. ముప్పు 30% ఉంటే ప్రమాదం ఎక్కువేనని అర్థం. 10% కన్నా తక్కువుంటే అంత ప్రమాదమేమీ లేనట్టే. ముప్పు ఎక్కువగా గలవారికి కొలెస్ట్రాల్ను తగ్గించే స్టాటిన్లు, రక్తాన్ని పలుచగా చేసే ఆస్ప్రిన్ మాత్రలతో మంచి ఫలితం కనిపిస్తుంది. డాక్టర్ సలహా మేరకు వీటిని క్రమం తప్పకుండా వేసుకుంటే పెను ప్రమాదాన్ని చాలావరకు నివారించుకోవచ్చు.
గుండె వైఫల్యం
గుండెపోటు తెచ్చిపెట్టే పెద్ద అనర్థం గుండె వైఫల్యం. దీనికి మూలం గుండెపోటుతో గుండె కండరం దెబ్బతినటం. దీంతో శరీరానికి అవసరమైనంత రక్తాన్ని పంప్ చేయలేక గుండె చతికిల పడుతుంది. ఉదాహరణకు- 5 లీటర్లకు బదులు 3 లీటర్లే పంప్ చేస్తుండొచ్చు. ఇది శరీర అవసరాలకు సరిపడకపోవచ్చు. ఫలితంగా ఆయాసం, అలసట, బలహీనత, కండరాలు పట్టేయటం వంటి లక్షణాలు మొదలవుతాయి. కొన్నిసార్లు గుండె తగినంత రక్తాన్ని పంప్ చేస్తున్నప్పటికీ.. ఊపిరితిత్తుల నుంచి ఎక్కువ పీడనంతో గుండెలోకి రక్తం చేరుతుండొచ్చు (హైఫిల్లింగ్ ప్రెజర్). ఇదీ గుండె వైఫల్యమే (కంజెస్టివ్ హార్ట్ఫెయిల్యూర్). ఫిల్లింగ్ ప్రెజర్ ఎక్కువవుతున్నకొద్దీ సూక్ష్మ రక్తనాళాల్లోంచి ద్రవం లీకై, చుట్టుపక్కల కణజాలంలో చేరిపోతుంటుంది. దీంతో ఊపిరితిత్తుల్లో నీరు పోగు పడి, వ్యాకోచించటం తగ్గుతుంది. ఇది ఆయాసానికి దారితీస్తుంది. గుండె కుడివైపు భాగం దెబ్బతింటే కాళ్ల వంటి భాగాలూ ఉబ్బొచ్చు.
సత్వర చికిత్స కీలకం
గుండెపోటుకు ఎంత త్వరగా చికిత్స ఆరంభిస్తే అంత మంచిది. గుండెపోటుతో రక్త సరఫరా నిలిచిపోయినప్పుడు ఆ భాగంలోని కండరం దెబ్బతిని, చివరికి చచ్చుబడుతుంది (నెక్రోసిస్). రక్తసరఫరా నిలిచిపోయాక కండరం చచ్చుబడటానికి 6 గంటల సమయం పడుతుంది. ఈలోపు చికిత్స ఆరంభిస్తే కండరం మరింత దెబ్బతినకుండా, సమస్య తీవ్రం కాకుండా కాపాడుకోవచ్చు. అందుకే దీన్ని అతి విలువైన సమయంగా.. ఇంకా చెప్పాలంటే కండరాన్నే సమయంగా (టైమ్ ఈజ్ మజిల్) భావిస్తారు. ఎందుకంటే ఒకసారి చచ్చుబడిన కణజాలం కోలుకోవటం కష్టం. గుండెపోటు వచ్చిన వెంటనే పూడికను తొలగిస్తే కండరం ఏమాత్రం దెబ్బతినకుండా చూసుకోవచ్చు. అదే 3 గంటల తర్వాత తొలగిస్తే 50 శాతమే కాపాడుకోవటానికి వీలుంటుంది. ఇక 6 గంటలు గడిచాక తొలగిస్తే పెద్దగా ప్రయోజనమేమీ ఉండదు. అందువల్ల ఛాతీనొప్పి మొదలైన వెంటనే డాక్టర్ను సంప్రదించటం చాలా చాలా ముఖ్యం. వీరికి ఒక్కచోటే పూడికలు ఏర్పడ్డాయని అనుకోవటానికి లేదు. ఇతర రక్తనాళాల్లోనూ పూడికలు పూర్తిగా మూసుకుపోయే ప్రమాదముండొచ్చు. కాబట్టి రక్తాన్ని పలుచబరిచే, రక్తం గడ్డలను కరిగించే మందులతో సత్వరం చికిత్స ఆరంభిస్తే మరోసారి గుండెపోటు రాకుండా, కండరం మరింత దెబ్బతినకుండా కాపాడుకోవచ్చు.
ఆసుపత్రికి రాకముందే..
గుండెపోటు అనంతరం తొలిదశలో కండరం దెబ్బతినకుండా చూడటంలో ఆస్ప్రిన్ బాగా ఉపయోగపడుతుంది. జనరల్ పిజిషియన్, అంబులెన్స్ సిబ్బంది సైతం సురక్షితంగా ఇవ్వగలిగిన మందు ఇది. నీటిలో కరిగే ఆస్ప్రిన్ మాత్ర అయితే ఇంకా ఎక్కువ మేలు చేస్తుంది. దీన్ని నీటిలో కరిగించి, ఆ నీటిని తాగిస్తే వెంటనే ఫలితం కనిపిస్తుంది. ఒక్క దీంతోనే 20-25% ప్రమాదం తగ్గుతుంది. దీన్ని క్లోపిడెగ్రిల్ వంటి వాటితో ఇస్తే ఇంకాస్త ఎక్కువ ఫలితం కనిపిస్తుంది. గుండెపోటు కాకపోయినా కూడా ఆస్ప్రిన్తో పెద్దగా నష్టమేమీ ఉండదు. జీర్ణాశయంలో పుండ్ల వంటివి ఉన్నప్పుడు మాత్రం రక్తస్రావం కావొచ్చు.
మందులు క్రమం తప్పకుండా..
మందులు ఎంత మంచివైనా సరైన మోతాదులో, క్రమం తప్పకుండా వాడుకోవటం ముఖ్యం. ఒకప్పుడు గుండె వైఫల్యం నిర్ధరణ అయ్యాక సగటున 3.5 ఏళ్లు మాత్రమే జీవించేవారు. అధునాతన మందులు, చికిత్స పద్ధతులు అందుబాటులోకి వచ్చాక ఇప్పుడు 15 ఏళ్లు దాటినా ఎంతోమంది హాయిగా జీవిస్తున్నారు. అయితే మందుల వాడకంపై అవగాహన లేకపోవటమో, ఖర్చును భరించలేకపోవటమో, మందులను తట్టుకోలేకపోవటమో.. కారణమేదైనా నూటికి 40 మందే వీటిని వాడుతున్నారు. మందులను సరైన మోతాదులో, క్రమం తప్పకుండా వాడుకుంటే చివరిదశ గుండెజబ్బులోకి జారిపోకుండా చూసుకోవచ్చు. కాబట్టి క్రమం తప్పకుండా మందులు వేసుకోవటం తప్పనిసరి.
చికిత్స ఆలస్యమైనా
ఆసుపత్రికి రావటం, చికిత్స తీసుకోవటం ఆలస్యమైంది. అప్పటికే గుండె కండరం కొంత దెబ్బతింది. అప్పటికీ గుండెను కాపాడుకునే అవకాశముంది. బీటా బ్లాకర్లు, ఏసీఈ ఇన్హిబిటార్ రకం మందులతో పూర్తిగా గుండె వైఫల్యంలోకి జారిపోకుండా చూసుకోవటానికీ వీలుంది. ఒకవేళ గుండె వైఫల్యం మొదలైతే బీటా బ్లాకర్లతో పాటు రెనిన్ యాంజియోటెన్సిన్ సిస్టమ్ ఇన్హిబిటార్లు, ఆర్ని రకం మందులు బాగా ఉపయోగపడతాయి. అలాగే ఆల్డోస్టిరాన్ యాంటగోనిస్ట్, మధుమేహంలో వాడే ఎస్జీఎల్టీ ఇన్హిబిటార్ రకం మందులూ మేలు చేస్తాయి. వీటితో సమస్య ముదరకుండా, గుండె మరింత బలహీనం కాకుండా చూసుకోవచ్చు.
హఠాత్తుగా గుండె ఆగిపోవటం
గుండెపోటుతో కొందరిలో హఠాత్తుగా గుండె ఆగిపోవటం చూస్తుంటాం (కార్డియాక్ అరెస్ట్). దీనికి చాలావరకు గుండె లయ దెబ్బతినటమే కారణం. గుండెలోని విద్యుత్ వ్యవస్థ అతిగా, అస్తవ్యస్తంగా స్పందించటం వల్ల ఉన్నట్టుండి కుప్పకూలి, మరణిస్తుంటారు. కొన్నిసార్లు గుండెపోటుతోనూ గుండె లయ తప్పొచ్చు. రక్తనాళం హఠాత్తుగా మూసుకుపోయి, గుండె కండరం కొంత దెబ్బతిన్నదనుకోండి. మామూలు కండరం, దెబ్బతిన్న కండరం పక్క పక్కనే ఉంటాయి. దీంతో విద్యుత్ ప్రచోదనాలు గతి తప్పుతాయి. గుండెపోటుతో గంటలోపు మరణిస్తున్న చాలామందిలో ఇదే ప్రాణాల మీదికి తెస్తోంది. పంపింగ్ సామర్థ్యం తగ్గటం వల్ల షాక్లోకి వెళ్లిపోయి, దాన్నుంచి బయటకు రాలేక కొందరు చనిపోతుండొచ్చు. అయితే దీనికి 24 నుంచి 48 గంటల సమయం పడుతుంది. అదే గుండె లయ దెబ్బతిని, పనిచేయటం ఆగిపోతే వెంటనే మరణం సంభవిస్తుంది. దీన్ని నివారించుకోవటానికి ఉత్తమమైన మార్గం గుండెపోటు తలెత్తకుండా చూసుకోవటం. గుండెపోటును నివారణకు మంచి మార్గం మధుమేహం, అధిక రక్తపోటు వంటి ముప్పు కారకాలను తగ్గించుకోవటం.. పొగతాగటానికి దూరంగా ఉండటం. అవసరమైతే స్టాటిన్లు వేసుకోవటం.
* గుండె విఫలమైనవారిలో కొందరికి డీఫిబ్రిలేటర్ పరికరాన్ని అమర్చటమూ మేలు చేస్తుంది. గుండె సామర్థ్యం బాగా మందగించినవారికి, ఈసీజీలో గానీ హోల్టర్ పరీక్షలో గానీ విద్యుత్ వ్యవస్థలో లోపాలు ఉన్నట్టు బయటపడివారికి వీటిని అమరుస్తారు. ఇది పేస్మేకర్ మాదిరిగా గుండె వేగం తగ్గిపోకుండా చూడటమే కాదు.. విద్యుత్ వ్యవస్థ గతి తప్పినప్పుడు తనకు తానే గుర్తించి, అవసరమైన మేరకు షాక్ ఇస్తుంది కూడా. ఇలా గుండె లయను వెంటనే సరిచేస్తుంది. సడెన్ కార్డియాక్ అరెస్ట్ వచ్చినా అదృష్టవశాత్తు బయటపడ్డవారికీ ఇవి ఉపయోగపడతాయి.
ఇవీ చదవండి: గుండెపోటుకు ఎన్నో కారణాలు.. మరి రాకుండా ఉండాలంటే ఎలా?
గుండెజబ్బు ఉన్నవారికి స్టాటిన్ చికిత్స మధ్యలో ఆపేస్తే ఏం జరుగుతుందో తెలుసా?