అన్ని వేళలా మన శరీరంలోని అన్ని భాగాలకూ రక్తం(Blood supply to Heart) అందుతుండాలి. అప్పుడే అవి సజీవంగా, ఆరోగ్యంగా ఉంటాయి. సజావుగా పనిచేస్తాయి. ఇది గుండెకూ వర్తిస్తుంది. నిరంతరం లబ్డబ్ మని కొట్టుకుంటూ రక్తాన్ని పంప్ చేసే గుండె కూడా కండరమే. ఇది పనిచేయటానికీ రక్తం అవసరమే. గుండె కండరం మీద ప్రధానమైన మూడు రక్తనాళాలు (కరోనరీ ధమనులు).. వీటికి అనుసంధానంగా మరెన్నో సూక్ష్మ రక్తనాళాలు ఉంటాయి. గుండె సజావుగా పనిచేయటానికి కరోనరీ ధమనులే మూలం. ఇవి ఆక్సిజన్తో కూడిన రక్తాన్ని గుండెకు చేరవేస్తూ.. సక్రమంగా రక్తం పంప్ చేయటానికి సహకరిస్తుంటాయి. అయితే వయసు, ఆహారం, జీవనశైలి వంటి కారణాలతో కొన్నిసార్లు వీటిల్లో పూడికలు ఏర్పడుతుంటాయి. నీటి గొట్టాల్లో పాచి పేరుకున్నట్టు అన్నమాట. దీన్నే కరోనరీ ఆర్టరీ డిసీజ్ అంటారు. ఈ పూడికలకు మూలం రక్తనాళం లోపల కొలెస్ట్రాల్ ముద్దలా ఏర్పడటం. కొవ్వు పదార్థాలు, క్యాల్షియం, రక్తం గడ్డకట్టేలా చేసే ఫిబ్రిన్ వంటివన్నీ చేరి గారలా మారి, క్రమంగా గట్టిపడుతూ వస్తుంటాయి. దీంతో రక్తనాళం లోపలి మార్గం సన్నబడుతుంది. ధమనులూ గట్టిపడతాయి. ఫలితంగా గుండెకు రక్త సరఫరా(Blood supply to Heart) తగ్గిపోయి.. ఛాతీ నొప్పి, ఛాతీలో ఏదో పట్టేసినట్టు ఉండటం, ఆయాసం వంటి లక్షణాలు బయలు దేరతాయి.

దీర్ఘకాలంగా.. నిండుగా..
గుండె రక్తనాళాల్లో పూడికలు ఎవరికైనా ఏర్పడొచ్చు. ఇవి ఎంత త్వరగా ఏర్పడతాయనేది ఆయా వ్యక్తులను బట్టి ఉంటుంది. సాధారణంగా ఇది చిన్న వయసు నుంచే మొదలవుతుంది. రక్తనాళం లోపలి గోడల్లో కొలెస్ట్రాల్ గూడు కడుతున్నకొద్దీ శరీరం దీన్ని ఎదుర్కోవటానికి ప్రయత్నిస్తుంటుంది. రోగ నిరోధక వ్యవస్థ అక్కడికి తెల్ల రక్తకణాలను పంపించి, దాడికి పురమాయిస్తుంది. దీంతో వాపు ప్రక్రియ (ఇన్ఫ్లమేషన్) మరింత ఎక్కువవుతుంది. ఇది రక్తనాళం గోడల్లోని ఇతర కణాలు పూడిక మీద నున్నటి పొరలా ఏర్పడటానికి దారితీస్తుంది. కొన్నిసార్లు రక్త ప్రసరణలో, రక్తంలోని రసాయనాల మార్పుల వల్ల ఈ నున్నటి పొర చిట్లిపోయి, అక్కడ రక్తం గడ్డకట్టొచ్చు. దీంతో రక్తనాళం మొత్తం మూసుకుపోయి, రక్త ప్రవాహం నిలిచిపోతుంది. ఇది గుండెపోటుకు దారితీస్తుంది. అయితే ఇలా ఉన్నట్టుండే కాదు.. కొందరికి దీర్ఘకాలంగానూ నిండు పూడికలు ఉండొచ్చు. వీటినే క్రానిక్ టోటల్ అక్లూజన్స్ అంటారు. మూడు నెలలు, అంతకన్నా ఎక్కువకాలం నుంచి రక్తనాళ మార్గంలో మొత్తం నిండుకుపోయిన వాటిని క్రానిక్ టోటల్ అక్లూజన్స్గా పరిగణిస్తారు. గుండెజబ్బు బారినపడ్డవారిలో సుమారు 10% మందిలో ఇలాంటి నిండు పూడికలు గలవారే. ఇక అప్పటికే బైపాస్ సర్జరీ చేయించుకొని, తిరిగి ఆయాసం వంటి లక్షణాలు బయలుదేరినవారిలో 50% మందిలో ఇలాంటి పూడికలు కనిపిస్తుంటాయి. ఒకసారి బైపాస్ చేయించుకున్నవారికి తిరిగి బైపాస్ చేయటం అంత తేలిక కాదు. ప్రమాదకరంగానూ పరిణమించొచ్చు. ఇలాంటివారికి సీటీఓ పీసీఐ చికిత్స పద్ధతి వరమనే చెప్పుకోవచ్చు. తిరిగి ఛాతీని తెరవకుండా గుండెకు రక్త సరఫరా పునరుద్ధరించొచ్చు.
తీరు విభిన్నం
ఉన్నట్టుండి తలెత్తే నిండు పూడికలు చాలావరకు రక్తం గడ్డ కట్టటం వల్ల ఏర్పడేవే. ఇవి మెత్తగా ఉంటాయి. దీర్ఘకాల నిండు పూడికలు అలా కాదు. సమయం గడుస్తున్నకొద్దీ గట్టిపడుతూ వస్తుంటాయి. ఉదాహరణకు- ఎవరికైనా గుండెపోటు స్వల్పంగా వచ్చిందనుకోండి. చికిత్స తీసుకోకున్నా దాన్నుంచి బయటపడ్డారనుకోండి. అలాగని పూడిక తొలగిపోయినట్టు కాదు. అప్పటికి ప్రాణాపాయమేమీ సంభవించకపోయినా పూడికలు క్రమంగా గట్టిపడుతూ వస్తాయి. కొన్నిసార్లు రాయి మాదిరిగా గట్టిపడొచ్చు. వీటిల్లో క్యాల్షియం మోతాదు ఎక్కువగా ఉంటుంది. అందువల్ల దీర్ఘకాల పూడికలను మామూలు యాంజియోప్లాస్టీతో తొలగించటం కష్టం. ఇందుకు ఒకింత నైపుణ్యం, అధునాతన పరికరాలు అవసరం.
రోజువారీ పనులూ కష్టం
నిండు పూడికలు ఉన్నా బాగానే ఉంది కదా. వీటిని తొలగించాల్సిన అవసరమేముందని చాలామంది భావిస్తుంటారు. అయితే సమస్య అంతటితోనే ఆగిపోతుందని అనుకోవటానికి లేదు. దీర్ఘకాల పూడికలు నెమ్మదిగా పెరుగుతూ వస్తుంటాయి. దీంతో గుండెకు రక్తసరఫరా తగ్గుతూ వస్తుంటుంది. దీన్ని ఎదుర్కోవటానికి కొందరికి రక్తనాళం పక్కల నుంచి పిల్ల రక్తనాళాలు పుట్టుకొస్తుంటాయి. ఇవి గుండెకు రక్త సరఫరా చేయటం వల్ల కండరం దెబ్బతినదు. బాగానే ఉంటుంది. కానీ కొందరికి నడిచినప్పుడు, కష్టమైన పనులు, వ్యాయామం చేసినప్పుడు ఆయాసం, ఛాతీనొప్పి వంటివి బయలు దేరతాయి. కొందరు కొద్ది దూరమైనా నడవలేకపోవచ్చు. నడక ఆపితే నొప్పి తగ్గుతుంటుంది. నడిస్తే మళ్లీ వస్తుంది (ఫిక్స్డ్ థ్రెష్హోల్డ్ యాంజైనా). దీనికి కారణం కష్టమైన పనులు చేసినప్పుడు గుండెకు తగినంత రక్తం సరఫరా కాకపోవటమే. ఎందుకంటే పిల్ల రక్తనాళాలతో గుండెకు అవసరమైన రక్తంలో 10% మాత్రమే అందుతుంది. రక్తనాళాల్లో పూడిక ఎక్కడ ఉందనేదాన్ని బట్టి దీని లక్షణాలు కనిపిస్తుంటాయి. చిన్న రక్తనాళాల్లో పూడికలతో పెద్దగా ఇబ్బందులేవీ ఉండవు. అదే పెద్ద రక్తనాళాల్లో ఉంటే లక్షణాలు తీవ్రంగా వేధిస్తాయి. రోజువారీ పనులు గణనీయంగా దెబ్బతింటాయి. కష్టమైన పనులు చేయలేక ఇబ్బంది పడతారు. క్రమంగా శరీర సామర్థ్యమూ సన్నగిల్లుతూ వస్తుంటుంది. కొన్నిసార్లు కూర్చోవటం తప్ప ఎలాంటి పనీ చేయలేని స్థితికి చేరుకోవచ్చు. రోజువారీ పనులు చేసుకోలేకపోవటం, ఇతరుల మీద ఆధారపడటం వల్ల కుంగుబాటులోకీ జారిపోవచ్చు. తీవ్ర నిరాశ నిస్పృహలకు లోనుకావొచ్చు. కొందరిలో క్రమంగా గుండె కండరం బలహీన పడే ప్రమాదమూ ఉంది. పిల్ల రక్తనాళాలకు మూలమైన ప్రధాన రక్తనాళంలోనూ ఎప్పుడైనా ఉన్నట్టుండి పూడికలు తలెత్తొచ్చు. దీంతో సమస్య మరింత తీవ్రమవుతుంది కూడా. గుండె పంపింగ్ సామర్థ్యం గణనీయంగా దెబ్బతినొచ్చు. కొన్నిసార్లు ఆసుపత్రికి చేరేలోపే ప్రాణాపాయం సంభవించొచ్చు. దీర్ఘకాల నిండు పూడికను ముందే తొలగిస్తే ఇలాంటి ప్రమాదాలను చాలావరకు తప్పించుకోవచ్చు. గుండె సజావుగా పనిచేసేలా చూసుకోవచ్చు. దీర్ఘకాల పూడికలను సరిచేసి, రక్త సరఫరాను మునుపటిలా కొనసాగేలా చేస్తే హఠాత్తుగా మరణించే ముప్పు తక్కువని అధ్యయనాలు పేర్కొంటున్నాయి. వీటిని సరిచేయకపోయినా, సరిచేయటానికి ప్రయత్నించి విఫలమైనా మరణించే ముప్పు ఎక్కువన్న సంగతి గుర్తించాలి.
చికిత్స ఇలా..
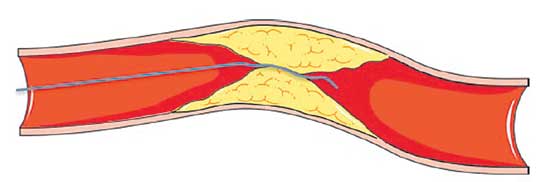
గుండె రక్తనాళాల్లో పూడికలను స్టెంట్ (యాంజియోప్లాస్టీ), బైపాస్ ద్వారా సరిచేయటం కొత్త విషయమేమీ కాదు. అయితే దీర్ఘకాల నిండు పూడికలను సరిచేయటం అంత తేలిక కాదు. ఇవి చాలా సంక్లిష్టంగా, గట్టిగా ఉంటాయి. నిండు పూడికలు గలవారిలో కొందరికి మందులతో ఉపయోగం ఉండకపోవచ్చు. కొందరు బైపాస్ను తట్టుకోలేకపోవచ్చు. ఇలాంటి పరిస్థితుల్లో పూడికలను అలాగే వదిలేయటం తప్ప మరో గత్యంతరం లేదు. అందుకే వీటికి తేలికైన చికిత్సల రూపకల్పనపై చాలాకాలంగా ప్రయత్నాలు సాగుతూనే ఉన్నాయి. ఈ క్రమంలో పుట్టుకొచ్చిందే సీటీఓ పర్క్యుటేనియస్ కరోనరీ ఇంటర్వెన్షన్ ప్రక్రియ. ఇదీ యాంజియోప్లాస్టీ లాంటిదే. కాకపోతే కాస్త భిన్నమైంది. ఇందులో ఒకేసారి ముందు నుంచి (యాంటీగ్రేడ్), వెనక నుంచి (రిట్రోగ్రేడ్) పూడికను చేరుకొని సరిచేయటం గమనార్హం. రెండు తొడలు.. లేదా ఒక తొడ, ఒక మణికట్టు.. లేదూ రెండు మణికట్టుల వద్ద చిన్నకోత పెట్టి రక్తనాళంలోకి గొట్టాన్ని పంపించి పూడికను చేరుకుంటారు. అంటే రెండు వైపుల నుంచి పూడికను తెరవటానికి ప్రయత్నిస్తారన్నమాట. పూడిక మధ్యలోంచి సన్నటి రంధ్రాన్ని సృష్టించటం ఇందులోని కీలకాంశం. ముందుగా మృదువైన తీగతో ప్రక్రియ ఆరంభిస్తారు. తర్వాత కాస్త గట్టి తీగను, అనంతరం ఇంకాస్త గట్టి తీగను.. ఇలా తీగ గట్టిదనాన్ని క్రమంగా పెంచుకుంటూ రంధ్రం ఏర్పాటు చేస్తారు. రంధ్రాన్ని సృష్టించిన తర్వాత బెలూన్తో ఉబ్బించి, స్టెంట్ అమరుస్తారు. అయితే నిండు పూడికలో క్యాల్షియం ఎక్కువగా ఉండటం, చాలా గట్టిగా ఉండటం వల్ల బెలూన్తో ఉబ్బించినప్పుడు కొన్నిసార్లు రక్తనాళం చిట్లి పోయే ప్రమాదముంది. అందుకే పూడికను క్షుణ్నంగా పరిశీలించి ముందే తగు ప్రణాళిక సిద్ధం చేసుకోవాల్సి ఉంటుంది. రక్తనాళం ఎంతవరకు పీడనాన్ని తట్టుకుంటుందనేది ముందుగానే అంచనా వేసి, తగు తీగలను ఎంచుకుంటారు. కొన్నిసార్లు అథెరెక్టమీ పరికరంతో క్యాల్షియాన్ని చెక్కి, బెలూన్తో ఉబించాల్సి రావొచ్చు. ఇందుకోసం ఇంట్రావ్యాస్కులర్ అల్ట్రాసౌండ్ పరీక్షతో పూడిక తీరుతెన్నులను నిరంతరం గమనిస్తూ.. రక్తనాళం సైజుకు సరిపడిన బెలూన్ను ఎంచుకుంటారు. తర్వాత స్టెంట్ అమరుస్తారు.
పంపింగ్ సామర్థ్యం బాగా తగ్గిపోయి, రక్తనాళం పూర్తిగా పూడుకుపోయినవారి విషయంలో మరింత జాగ్రత్త అవసరం. వీరికి ముందుగా ఎక్మో లేదా పర్క్యుటేనియస్ ఎల్వీ అసిస్ట్ పరికరం ద్వారా పంపింగ్ సామర్థ్యం మెరుగయ్యేలా చూస్తారు. దీంతో గుండె హఠాత్తుగా ఆగిపోకుండా చూసుకోవచ్చు. తర్వాత పీసీఐ చేస్తారు. దీన్నే కాంప్లెక్స్ హైరిస్క్ కరోనరీ ఇంటర్వెన్షన్ (చిప్ పీసీఐ) అంటారు.
ఎవరికి చేస్తారు?
ఆయాసం వంటి లక్షణాలు లేనివారికి సీటీఓ పీసీఐ అవసరం లేదు. లక్షణాలు తీవ్రంగా ఉండి, రోజువారీ పనులు కష్టమైనవారికే దీన్ని చేస్తారు. కొన్నిసార్లు లక్షణాలు లేకపోయినా చేయాల్సి రావొచ్చు. ముఖ్యంగా గుండె కండరంలో 10% కన్నా ఎక్కువ భాగానికి రక్తాన్ని సరఫరా చేసే నాళం పూర్తిగా పూడుకుపోతే తప్పకుండా చేయాల్సి ఉంటుంది.
- ఇదీ చదవండి :
కొవిడ్ మృతుల కుటుంబాలకు రూ.50వేల పరిహారం..ప్రభుత్వ ఉత్తర్వులు