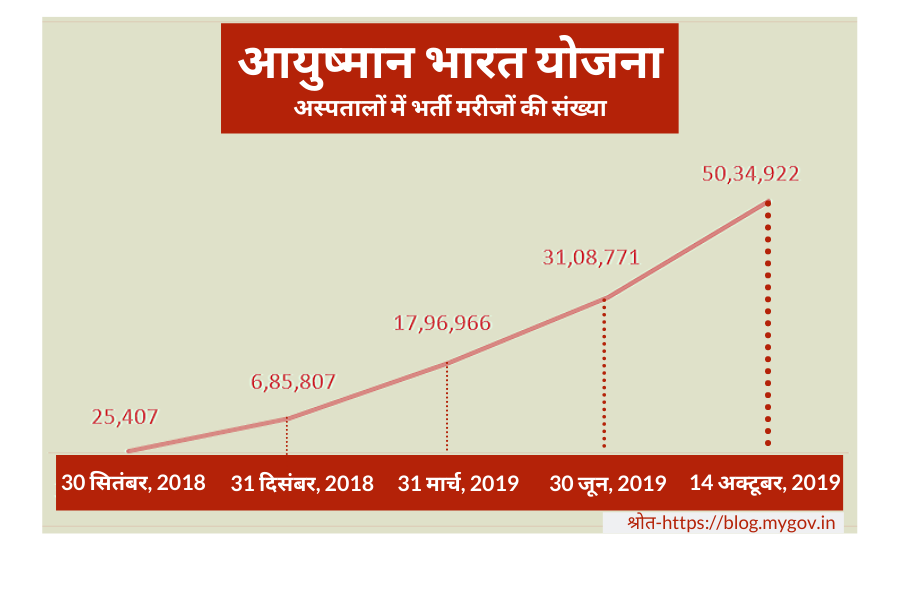
इस लेख से एक दिन पहले, यानि 10 दिसंबर को, केंद्रीय राज्य मंत्री, स्वास्थ विभाग, अश्विनी चौबे ने राज्यसभा को बताया कि, आयुष्मान भारत प्रधानमंत्री योजना के तहत, 5 दिसंबर, 2019 तक, 65 लाख लाभार्थियों के इलाज पर केंद्र सरकार 9,549 करोड़ रुपये खर्च कर चुकी है. इस योजना के शुरू होने के बाद, इतने कम समय में इतनी बड़ी संख्या में लोगों तक पहुंचना सराहनीय है. अखबार का लेख और संसद में मंत्री का बयान, दोनों एक ही मुद्दे के दो पहलुओं पर बात कर रहे हैं: भारत में स्वास्थ बीमा. जहां सरकारी आंकड़े इस दिशा में हमारे बढ़ते कदमों का जिक्र कर रहे हैं, वहीं अखबार का वो लेख ये बता रहा है कि अभी और क्या क्या करना बाकी है.
प्रधानमंत्री नरेंद्र मोदी ने लाल किले की प्राचीर से पिछले साल ये घोषणा करते हुए कहा था कि, प्रधानमंत्री आयुष्मान योजना या आयुष्मान योजना, दीन दयाल उपाध्याय के जन्मदिन, 25 सिंतबर से शुरू की जायेगी. इस योजना को नेशनल हेल्थ प्रॉटेक्शन मिशन (एबी-एनएचपीएम) भी कहा जाता है. इसे दुनिया की सबसे बड़ी स्वास्थ बीमा योजना के तौर पर देखा जा रहा है. इसके तहत हर लाभार्थी परिवार को सेकेंड्री और टर्शरी (Tertiary) स्वास्थ्य सेवाओं और शल्य चिकित्सा के लिये सालाना पांच लाख रुपये का बीमा मिलता है. इस योजना के लिेये पात्रता सामाजिक आर्थिक जाति गणना के डाटा के अनुसार होती है. इस योजना को हाल ही में एक साल पूरा हुआ है, जिसके बाद इसके आगे के सफर के लिये कई तरह की चुनौतियां सामने आई हैं.
आगे की चुनौतियां
एबी-पीएमजेएवाई के लिये भ्रष्टाचार सबसे बड़ी चुनौती बना हुआ है. इस योजना ने हाल ही में एक साल पूरा किया है, और केंद्रीय स्वास्थ राज्य मंत्री ने हाल ही में राज्यसभा में कहा कि, भ्रष्टाचार से संबंधित शिकायतों के चलते कई अस्पतालों को नोटिस दिया गया है. सरकारी आंकड़ों के मुताबिक पिछले एक साल में 1,200 अस्पतालों में गड़बड़ियों की शिकायत मिली है, जिनमें से 376 अस्पतालों की जांच की जा चुकी है और 06 एफआईआर भी दायर की जा चुकी हैं. इसके साथ ही करीब 1.5 करोड़ रुपये के जुर्माने भी अस्पतालों पर लगाये जा चुके हैं. इनमें से 97 अस्पतालों को योजना से बाहर किया गया है. ये आंकड़े इस योजना को लेकर निजी अस्पतालों में फैले व्यापक भ्रष्टाचार की तरफ ध्यान ले जाते हैं. इसलिये ये जरूरी है कि इस योजना को लागू करने के लिये कड़े नियम कायदे बनाये जाएं और उनका पालन हो.
इसके अलावा निजी अस्पतालों को लेकर एक और मसला है जो विरोधाभास पैदा करता है. एक तरफ निजी अस्पतालों का कहना है कि कुछ बीमारियों के इलाज के लिये तय किये गये दाम बाजार से काफी कम हैं. वहीं दूसरी तरफ, कई रिपोर्टों में यह बात सामने आई है कि ज्यादातर निजी अस्पतालों में इलाज की सुविधाओं का हाल बेहाल है. मिसाल के तौर पर, इस योजना में पंजीकृत 71% से ज्यादा अस्पतालों में 25 से कम बिस्तर हैं और वहां केवल नॉन स्पेशलाइज्ड स्वास्थ सेवायें ही उपलब्ध हैं. तमिलनाडु इस तरह की समस्याओं का एक बेहतर उपाय पेश करता है.
तमिलनाडु में सरकारी स्वास्थ सेवाओं की हालत मजबूत है. अगर सरकारी स्वास्थ सेवायें मजबूत होंगी, तो सरकार निजी अस्पतालों से मोलभाव करने में ज्याजा मजबूत स्थिति में होगी. वहीं दूसरी तरफ, निजी अस्पताल भी सरकारी अस्पतालों से बेहतर सेवायें और सुविधायें देने में मुकाबला करेंगे. इसके नतीजतन पूरा फायदा यहां इलाज कराने वाले लोगों को मिलेगा. एक मजबूत स्वास्थ सेवा तंत्र के होने से ज्यादा से ज्यादा लोग इलाज कराने आगे आएंगे. इस कारण ज्यादा फंड सीधे लोगों को दिया जा सकेगा न कि निजी अस्पतालों को. इससे सरकारी क्षेत्र के कल्याणकारी उद्देश्यों और निजी क्षेत्र के मुनाफे में समन्वय बनाया जा सकता है.
तीसरी चुनौती है, लाभार्थियों को सशक्त करना. इसके लिये जागरूकता अभियान और संस्थागत ढांचे की मदद मुहैया कराने की जरूरत है. इस दिशा में, भारत सरकार द्वारा हाल ही में लाभार्थियों के लिये ई-कार्ड बनाने का कदम सराहनीय है. सेवाओं को लेकर फीडबैक प्रणाली को भी लागू किया गया है जिसके चलते सेवायें देने वाली कंपनियों पर दबाव बना रहेगा.
आयुष्मान भारत योजना को जिस चौथी चुनौती का सामना करना पड़ रहा है, वो है योजना के लिये बहुत बड़े संस्थागत ढांचे की जरूरत और उसके खर्चों की पूर्ती. मिसाल के तौर पर, इस योजना के तहत 2022 तक, 1,20,000 सामुदायिक स्वास्थ अधिकारियों की नियुक्ति की जानी है, और इसी समय सीमा के अंदर 1,50,000 हेल्थ एंड वैलनेस केंद्रों को भी स्थापित करने का लक्ष्य है.
एक ऐसे समय में जब देश की आर्थिक विकास दर 5% के नीचे पहुंच गई है, इस खर्चे की पूर्ती करना चुनौतीपूर्ण हो जाता है. अगर आर्थिक विकास दर 7-8% की भी हो तो, जीडीपी का 2% खर्च करने से ही ऐसे लक्ष्यों को पूरा किया जा सकता है. देश जिस आर्थिक मंदी के दौर से गुजर रहा है उसे ध्यान में रखते हुए इस योजना के लक्ष्यों को पूरा करना एक बहुत बड़ा काम हो जाता है. वहीं राज्यों पर भी इस योजना में अपनी हिस्सेदारी को निभाने की जिम्मेदारी है. लेकिन मौजूदा आर्थिक मंदी के कारण राज्यों के पास भी ये बोझ उठाने की क्षमता नही दिख रही है.

इस नजर से ये जानना भी जरूरी है कि लैंसेंट ने भारतीय स्वास्थ सेवाओँ को 195 देशों की सूची में 145वां स्थान दिया है. स्वास्थ सेवाओँ के मामले में भारत की हालत सीरिया और उत्तर कोरिया से खराब है और फिलिपींस और श्रीलंका जैसे देशों से तो हम इस मामले में कोसों दूर हैं. इस तरह के हालातों के बीच, सभी को बेहतर स्वास्थ सेवायें मुहैया कराना अपने आप में किसी बड़ी चुनौती से कम नहीं है. भारत सरकार 2025 तक स्वास्थ्य सेवाओं में खर्च के बजट को जीडीपी का 2.5% करना चाहती है. देश एक ऐसे दौर से गुजर रहा है, जहां आर्थिक विकास को बनाये रखना एक चुनौती बना हुआ है. ऐसे हालात में इन बड़े हुए खर्चों को निवेश के जरिये हासिल करना, केंद्र और राज्य सरकारों के लिये एक बड़ी चुनौती है और इसके लिये उन्हें नये कारगर तरीकों की तलाश करने की जरूरत है.
सबसे आखिर में, पांचवी चुनौती है, खर्च हुए पैसे से समाज के पिछड़े और कमजोर वर्ग को मदद पहुंचाने की. इसलिये केवल कितना पैसा खर्च हुआ ये मायने नही रखता है, बल्कि ये भी मायने रखता है कि उस पैसे से क्या सच में सही लोगों को फायदा पहुंचा है. आसान भाषा में पैसा किस पर और कैसे खर्च हुआ, ये पैसा कितना खर्च हुआ, इससे ज्यादा मायने रखता है. नीति बनाने वालों को इस पहलू का खास ध्यान रखना चाहिये, खासतौर पर उस समय जब, स्वास्थ सेवायें हासिल करने में असमानताएं जगजाहिर हैं. इन कमियों के पीछे, लाभार्थियों का सामजिक, आर्थिक और भूगौलिक परिवेश अहम भूमिका निभाता है. यहां, इस बात पर ध्यान देने की जरूरत है कि, जहां पिछले एक साल में हमने इस क्षेत्र में काफी काम किया है, वहीं ये भी तय है कि आने वाले समय में अपने काम और दिशा को लेकर बिलकुल ढिलाई नहीं बरती जा सकती है. इस बात की भी जरूरत है कि हम लगातार अपनी रणनीति को सुदृढ़ करने की तरफ काम करे, ताकि स्वास्थ बीमा का फायदा ज्यादा से ज्यादा लोगों तक पहुंच सके.
थाइलैंड दिखाता है रास्ता
थाइलैंड का हेल्थकेयर मॉडल भारत जैसे विकासशील देशों के लिये अच्छा विकल्प हो सकता है. थाइलैंड की 68 मिलियन की जनसंख्या की स्वास्थ सेवाओं की पूर्ती, 927 सरकारी अस्पतालों, 363 निजी अस्पतालों, 9,768 सरकारी स्वास्थ केंद्रों और 25,615 निजी क्लीनिकों से होती है. विश्व बैंक के अनुसार, थाइलैंड के स्वास्थ कार्यक्रम के तहत देश की 99.5% जनसंख्या आती है. ये योजना वहां की सरकार ने 2001 में लागू की थी और समय के साथ इसे और मजबूत करने के कदम उठाये जाते रहे.
इस कार्यक्रम में सरकार ने 30 भट (Baht) की योजना शुरू की. इसके तहत, योजना में पंजीकरण कराने वाले हर व्यक्ति को एक गोल्ड कार्ड मिलता है, जिससे वो अपने जिले में स्यास्थ सेवाओँ का लाभ उठा सकता है और साथ ही जरूरत पड़ने पर खास इलाज के लिये बड़े शहर भी जा सकता है. इस योजना को तीन कार्यक्रमों के जरिये लागू किया गया है;
- नौकरशाहों और उनके परिवारों के लिये सिविल सर्विस वेल्फेयर सिस्टम
- निजी कर्मचारियों के लिये सोशल स्कियोरिटी
- यूनिवर्सल कवरेज सिस्टम
थाइलैंड में स्वासथ सेवाओं के लिये पैसे का बड़ा हिस्सा सार्वजनिक क्षेत्र के साथ साथ निजी क्षेत्र से आता है. जनसंख्या के आधार पर पैसे का बंटवारा किया जाता है. थाइलैंड आज भी सस्ती स्वास्थ सेवायें मुहैया कराने का बेहतरीन उद्धारण है और कम कमाई वाले देशों के लिये अपने यहां बेहतर स्वास्थ सेवायें मुहैया कराने के लिये अच्छा मॉडल हैं.
(लेखक- डॉ महेंद्र बाबू कुरुवा)



